Usa. L’epidemia di oppioidi aumenta tra i neri a causa della disparità di accesso alle cure
 In un modo o nell’altro, Thomas Gooch ha trascorso più di 30 anni alle prese con le droghe illegali. Il 52enne nativo di Nashville, Tennessee, è cresciuto in condizioni di estrema povertà. Fu incarcerato per la prima volta nel 1988 e trascorse i successivi 15 anni dentro e fuori dal carcere per uso e vendita di stupefacenti. “Fino al 2003”, dice Gooch. “Quella è stata la prima volta che sono andato al trattamento e l’ultima volta che ho usato.” Da allora, per la maggior parte dei 19 anni, Gooch ha cercato di far guarire gli altri o semplicemente di tenerli in vita. Ha distribuito aghi puliti e attrezzature per l’iniezione di farmaci, che riducono lesioni, infezioni e morti per overdose, nelle comunità più colpite di Nashville. Nel 2014 ha fondato My Father’s House, una struttura di recupero di transizione per padri alle prese con il disturbo da uso di sostanze.
In un modo o nell’altro, Thomas Gooch ha trascorso più di 30 anni alle prese con le droghe illegali. Il 52enne nativo di Nashville, Tennessee, è cresciuto in condizioni di estrema povertà. Fu incarcerato per la prima volta nel 1988 e trascorse i successivi 15 anni dentro e fuori dal carcere per uso e vendita di stupefacenti. “Fino al 2003”, dice Gooch. “Quella è stata la prima volta che sono andato al trattamento e l’ultima volta che ho usato.” Da allora, per la maggior parte dei 19 anni, Gooch ha cercato di far guarire gli altri o semplicemente di tenerli in vita. Ha distribuito aghi puliti e attrezzature per l’iniezione di farmaci, che riducono lesioni, infezioni e morti per overdose, nelle comunità più colpite di Nashville. Nel 2014 ha fondato My Father’s House, una struttura di recupero di transizione per padri alle prese con il disturbo da uso di sostanze.
Ma nonostante la lunga esperienza di Gooch, l’epidemia di oppioidi recentemente ha portato un livello di devastazione alla comunità nera che lo ha scioccato. “Non avevo mai visto la morte nel modo in cui l’ho vista quando si tratta di dipendenza da oppiacei”, dice. “Ci sono stati così tanti funerali che non ha nemmeno senso. Conosco personalmente almeno 50-60 persone che sono morte per overdose negli ultimi 10 anni”. Quel numero sbalorditivo di morti include la moglie recentemente separata di Gooch nel 2020 e un ex partner nel 2019.
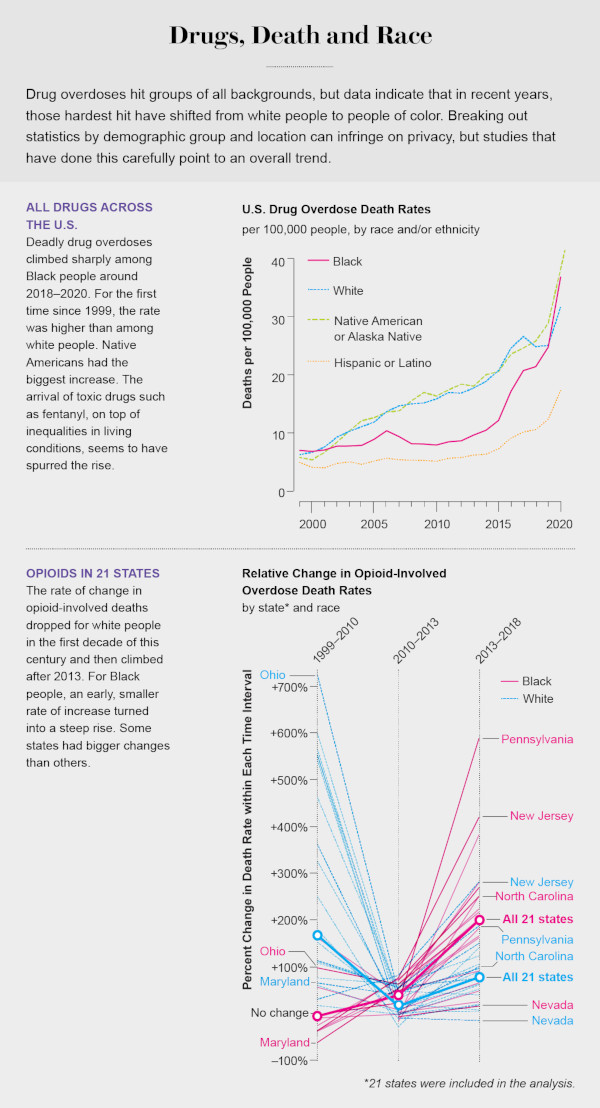
Un milione di persone negli Stati Uniti sono morte per overdose da oppiacei dagli anni ’90. Ma il volto – e la razza – dell’epidemia di oppioidi è cambiata nell’ultimo decennio. Originariamente bianchi e della classe media, le vittime ora sono persone di colore alle prese con dipendenze a lungo termine e risorse insufficienti. Durante 10 brutali anni, le morti per oppioidi e stimolanti sono aumentate del 575% tra i neri americani. Nel 2019 il tasso complessivo di mortalità per overdose di droga tra i neri ha superato per la prima volta quello dei bianchi: 36,8 contro 31,6 per 100.000. E con l’aggiunta del fentanil, l’oppioide sintetico che è da 50 a 100 volte più potente della morfina, gli uomini di colore di età superiore ai 55 anni che sono sopravvissuti per decenni con una dipendenza da eroina stanno morendo a tassi quattro volte maggiori rispetto alle persone di altre razze in quella fascia di età.
Le ragioni di questo drammatico cambiamento si riducono alle disuguaglianze razziali. La ricerca mostra che i neri hanno più difficoltà a entrare nei programmi di trattamento rispetto ai bianchi, e ai neri è meno probabile che vengano prescritti i farmaci standard per la terapia dell’uso di sostanze. “Se sei una persona di colore e hai un disturbo da uso di oppiacei, è probabile che tu riceva il trattamento cinque anni dopo che se fossi una persona bianca”, afferma Nora D. Volkow, direttrice del National Institute on Drug Abuse presso il National Istituti di Sanità. “I trattamenti sono straordinariamente utili in termini di prevenzione della morte per overdose in modo che tu possa effettivamente riprenderti. Cinque anni possono fare la differenza tra essere vivi o no”. I neri con problemi di uso di sostanze hanno paura di essere coinvolti in un sistema di giustizia penale punitivo e hanno meno probabilità di avere un’assicurazione abbastanza buona da consentire loro di cercare aiuto da soli. E la pandemia COVID ha interrotto molti servizi di recupero e riduzione del danno, in particolare per le persone di colore.
Gooch incolpa anche la discriminazione razziale diretta nel sistema sanitario. “Quando chiamiamo posti diversi per cercare di far curare le persone, la domanda che fanno è ‘Che droga usano?’” racconta con esasperazione. “Se dici ‘crack’, all’improvviso non hanno più un letto disponibile. Se dici oppioidi ed eroina, troveranno un letto perché è il gruppo demografico che vogliono. Un paio di volte ho detto ai pazienti che l’unico modo per ottenere aiuto è ubriacarsi e consegnarsi al Vanderbilt Hospital perché Vanderbilt li tratterà per cinque giorni e questo li porterà in cura.
Gooch è una delle persone che cercano di migliorare l’accesso alle terapie per la dipendenza e cambiare la dinamica disfunzionale generale. Altri gruppi stanno introducendo trattamenti per la dipendenza più efficaci all’interno delle mura carcerarie, riducendo le possibilità di recidiva al momento del rilascio. Una proposta di legge federale renderebbe meno onerosa per una popolazione impoverita la terapia con il metadone, farmaco per la dipendenza comunemente usato, oltre che meno stigmatizzante. E Volkow sta usando la sua piattaforma al NIH per evidenziare le prove schiaccianti basate sulla ricerca per modi migliori per comprendere e trattare la dipendenza.
ACCESSO AL TRATTAMENTO
La storica riluttanza della nazione a trattare la dipendenza come un problema di assistenza sanitaria piuttosto che di giustizia penale ha portato a un sistema sanitario in cui troppo poche persone di qualsiasi razza – solo il 10% – ricevono cure per il disturbo da uso di sostanze. Diversi fattori, come lo stigma e l’impossibilità di permettersi o accedere alle cure, rendono i numeri notevolmente più bassi tra le persone di colore. Anche dopo un’overdose non fatale, i pazienti neri hanno la metà delle probabilità di essere indirizzati o accedere al trattamento rispetto ai pazienti bianchi non ispanici, secondo i dati del governo federale.
Un crescente riconoscimento del fatto che la criminalizzazione e l’incarcerazione fanno poco per frenare l’uso illegale di droghe o migliorare la salute o la sicurezza pubblica ha portato a politiche di riduzione del danno come le leggi del Buon Samaritano, statuti che forniscono un’immunità limitata per le violazioni di droghe di basso livello e aumentano la disponibilità di naloxone, un farmaco che può invertire il sovradosaggio. Ma sono emerse disparità razziali nell’applicazione e nell’efficacia di entrambe le misure. Uno studio di RTI International ha rilevato che i consumatori di droghe per via endovenosa neri e latini hanno un accesso discriminante al farmaco.
Loftin Wilson, responsabile del programma per la NC Harm Reduction Coalition di Durham, N.C., che ha lavorato nel settore per più di un decennio, afferma che i problemi con la disuguaglianza portano alla sfiducia nel sistema, che crea un circolo vizioso in cui le persone che hanno bisogno l’aiuto non andrà alle istituzioni che possono fornire aiuto. Le persone che entrano in cura temono, a ragione, che avere a che fare con il sistema dei servizi sociali possa fargli perdere il lavoro, l’alloggio o persino la custodia dei figli. “Questo è un altro esempio delle esperienze negative che hanno le persone che fanno uso di droghe. Sicuramente non arrivano allo stesso modo su tutti e le persone non li sperimentano tutti allo stesso modo. È un’esperienza molto diversa essere un tossicodipendente nero che cerca assistenza sanitaria rispetto a una persona bianca “, afferma Wilson.
La psicologa dell’Università di Cincinnati Kathleen Burlew osserva, come fa Volkow, che quando i pazienti neri iniziano il trattamento, è più probabile che lo facciano più tardi rispetto ai bianchi e hanno meno probabilità di completarlo. Oltre alla sfiducia, dice, i risultati meno favorevoli derivano da fattori come pregiudizi clinici e mancanza di diversità razziale ed etnica tra i fornitori di cure.
Anche le risorse federali, come le sovvenzioni per sostenere cliniche e programmi locali per il disturbo da uso di oppioidi, tendono a favorire le popolazioni bianche. Secondo i dati del 2021 della Substance Abuse and Mental Health Services Administration, il 77% dei clienti trattati con sovvenzioni era bianco, il 12,9% era nero e il 2,8% era nativo americano. La disparità è ancora più pronunciata in alcuni stati. Ad esempio, nel 2019 la Carolina del Nord ha annunciato che i bianchi costituivano l’88% di coloro che beneficiavano della sua sovvenzione federale di 54 milioni di dollari, rispetto al 7,5% dei neri. I nativi americani rappresentavano meno dell’1% di quelli serviti.
DISUGUAGLIANZA DEI MEDICINALI
La ricerca ha dimostrato che esiste un pregiudizio tra gli operatori sanitari contro l’uso del trattamento assistito da farmaci (MAT), che combina farmaci approvati dalla FDA con consulenza e terapie comportamentali. Gli specialisti dell’uso di sostanze lo considerano l’approccio migliore al problema dell’uso di oppiacei. Tuttavia, uno studio pubblicato su JAMA Network ha rilevato che circa il 40% dei 368 programmi di droga residenziali negli Stati Uniti intervistati non offriva MAT e il 21% scoraggiava attivamente le persone dall’usarlo. Molti programmi di trattamento della dipendenza sono basati sulla fede e vedono la dipendenza come un problema morale, il che porta alla conclusione che fare affidamento sui farmaci per l’astinenza o la sobrietà scambia semplicemente una forma di dipendenza con un’altra. Molti medici generici che non hanno una formazione in medicina delle dipendenze hanno questo malinteso.
I tre farmaci approvati dalla FDA sono buprenorfina, metadone e naltrexone. La buprenorfina e il metadone sono oppioidi sintetici che bloccano i recettori oppioidi cerebrali e riducono sia l’appetito che l’astinenza. Naltrexone è un iniettabile mensile postdetox che blocca gli effetti degli oppioidi. Pochissimi fornitori di assicurazioni negli Stati Uniti coprono tutti e tre i farmaci e, secondo i Centers for Disease Control and Prevention, l’intera gamma di farmaci è molto meno disponibile per i neri.
La ricerca suggerisce che l’economia e la razza influenzano chi riceve quali farmaci. La buprenorfina, ad esempio, è più ampiamente disponibile nelle contee con comunità prevalentemente bianche, mentre le cliniche per il metadone si trovano solitamente nelle comunità povere di colore.
Per utilizzare il metadone, i pazienti devono effettuare visite giornaliere in una clinica per ricevere e assumere il farmaco sotto la supervisione di un medico. Questo requisito rende difficile fare cose che costruiscono una vita normale, come frequentare la scuola e ottenere e mantenere un lavoro. C’è anche lo stigma di stare in una fila pubblica visibile a tutti i passanti come una coda per il trattamento della dipendenza. “Il modello di trattamento è stato sviluppato [durante l’amministrazione Nixon] sulla base del razzismo e di una visione stigmatizzata delle persone con dipendenza senza alcun pensiero alla privacy o dignità o trattando la dipendenza come un problema di salute”, afferma Andrew Kolodny, direttore medico dell’Opioid Policy Research Collaboratore alla Brandeis University. Lo stigma è aggravato dalla classificazione del metadone come sostanza controllata dalla Tabella II, che è definita come una sostanza con un alto potenziale di abuso, che può portare a una grave dipendenza psicologica o fisica. Questa categorizzazione ha spinto i farmaci in uno stato quasi criminalizzato e le cliniche in comunità minoritarie.
 La buprenorfina, tuttavia, è una storia completamente diversa. Quando i problemi di uso di oppioidi sono aumentati nelle comunità bianche, il Congresso ha agito per creare opzioni terapeutiche meno stigmatizzanti. Il Drug Addiction Treatment Act del 2000 (“DATA 2000”) ha revocato un divieto di 86 anni che impediva il trattamento della dipendenza da oppioidi con farmaci narcotici come la buprenorfina, che oggi è venduta con i marchi Subutex e Suboxone. La maggior parte dei medici che hanno ottenuto licenze federali speciali per prescriverlo accetta solo l’assicurazione sanitaria commerciale e contanti, quindi il farmaco viene solitamente offerto a una popolazione più benestante, che negli Stati Uniti significa bianchi. Circa il 95% dei pazienti con buprenorfina sono bianchi e il 34% ha un’assicurazione privata, secondo uno studio nazionale sui dati fino al 2015.
La buprenorfina, tuttavia, è una storia completamente diversa. Quando i problemi di uso di oppioidi sono aumentati nelle comunità bianche, il Congresso ha agito per creare opzioni terapeutiche meno stigmatizzanti. Il Drug Addiction Treatment Act del 2000 (“DATA 2000”) ha revocato un divieto di 86 anni che impediva il trattamento della dipendenza da oppioidi con farmaci narcotici come la buprenorfina, che oggi è venduta con i marchi Subutex e Suboxone. La maggior parte dei medici che hanno ottenuto licenze federali speciali per prescriverlo accetta solo l’assicurazione sanitaria commerciale e contanti, quindi il farmaco viene solitamente offerto a una popolazione più benestante, che negli Stati Uniti significa bianchi. Circa il 95% dei pazienti con buprenorfina sono bianchi e il 34% ha un’assicurazione privata, secondo uno studio nazionale sui dati fino al 2015.
John Woodyear è uno specialista nel trattamento delle dipendenze a Troy, una piccola città rurale nel centro-sud della Carolina del Nord, dove l’epidemia sta facendo pagare un tributo sempre più pesante alle popolazioni nere e native americane. I tassi complessivi di mortalità per overdose sono aumentati del 40% dal 2019 al 2020, ma i tassi di mortalità tra questi due gruppi in particolare sono aumentati rispettivamente del 66 e del 93%. Eppure Woodyear, che è nero e pratica in una città che è per il 31% nera, dice che i suoi pazienti sono per il 90% bianchi. Le persone vengono in clinica attraverso il passaparola o le segnalazioni di amici. Finché i pazienti di Woodyear saranno per lo più bianchi, anche i nuovi pazienti saranno per lo più bianchi, dice.
Un’eccezione a questo modello razziale è la clinica di Edwin Chapman nel quartiere nord-est di Washington, DC, una delle comunità prevalentemente nere e più povere del distretto. Chapman, un medico, spesso prescrive la buprenorfina ai suoi pazienti con problemi di uso di oppioidi, e la stragrande maggioranza di loro sono neri. Dice che per prescrivere il farmaco, i medici come lui devono superare certi ostacoli. “Le compagnie di assicurazione in molti stati impongono maggiori restrizioni ai pazienti in un contesto urbano, come la richiesta di un’autorizzazione preventiva per il trattamento della dipendenza”, afferma. Inoltre, “per aumentare la dose oltre i 16 o 24 milligrammi, potrebbe essere necessario ottenere un’autorizzazione preventiva. Gli standard di dosaggio erano basati sulla popolazione bianca e sulle persone dipendenti dalle pillole. La nostra popolazione nera sopravvissuta spesso ha bisogno di una dose maggiore di buprenorfina”.
Chapman dice che pochi medici in uno studio privato sono disposti a curare questi pazienti. “Non si sentono davvero a proprio agio ad avere questi pazienti nel loro studio, o non sono davvero preparati ad affrontare i problemi economici e di salute mentale che derivano da questa popolazione”, spiega; questi disturbi includono il disturbo bipolare e la schizofrenia, tra gli altri.
Le persone hanno i loro pregiudizi che le tengono lontane da farmaci come la buprenorfina, dice Wilson. Molti lo considerano semplicemente scambiare un farmaco con un altro. “Pensano: ‘Se devo fare questo passo, perché non andare semplicemente a disintossicarmi e non prendere alcun farmaco?'”, dice. “C’è un grande malinteso culturale sul fatto che [questi] farmaci siano l’unico trattamento basato sull’evidenza per il disturbo da uso di oppioidi. La disintossicazione a breve termine non è l’intervento più appropriato per la maggior parte delle persone.
Gooch concorda sul fatto che il pregiudizio è reale. Facilita i gruppi di recupero in un programma gestito da un gruppo del Meharry Medical College, un’istituzione storicamente nera. Eppure “non ho ancora visto una persona di colore”, dice Gooch. “Alcuni pensano che sia una messa a punto. C’è così tanta sfiducia che fanno fatica a pensare che sia legale. È solo la cultura dei neri. Molti sono religiosi e pensano che [prendere la droga] sia sbagliato”.
“Quelle [idee sbagliate] sono residui del nostro essere stati mal istruiti fin dall’inizio”, dice Chapman. “I bianchi hanno svolto un lavoro straordinario nell’educare la loro comunità sul fatto che si tratta di un problema medico, una malattia. Nella comunità afroamericana, la tossicodipendenza è sempre stata e continua ad essere vista come un problema morale, e l’incarcerazione è stata la cura”.
SPERANZA IN UN CAMBIAMENTO
Nel numero di novembre 2021 di Neuropsychopharmacology, Volkow ha affermato che è passato molto tempo per un nuovo approccio alla tossicodipendenza che affronti queste idee sbagliate all’interno delle popolazioni più colpite e pregiudizi tra i fornitori. “Sappiamo da decenni che la dipendenza è una condizione medica, un disturbo cerebrale curabile, non un difetto di carattere o una forma di devianza sociale”, ha scritto.
Volkow sostiene che la riforma del trattamento dovrebbe iniziare con il carcere e il sistema di giustizia penale. Anche se non vi è alcuna differenza razziale in chi usa droghe illegali, i neri sono stati comunque arrestati per reati di droga a un tasso cinque volte superiore a quello dei bianchi nel 2016. La sproporzione razziale nei reati di droga incarcerati non riflette tassi più elevati di violazioni della legge sulla droga , solo tassi di arresto più elevati tra le minoranze razziali ed etniche. Attualmente il numero di arresti per eroina (che è più usata dai neri) supera gli arresti per oppioidi soggetti a prescrizione deviata (che è più usata dai bianchi), anche se quest’ultima è più diffuso.
Questi arresti e incarcerazioni ineguali si aggiungono alle disuguaglianze razziali nel trattamento della droga e nei tassi di sopravvivenza. Si stima che due terzi delle persone nelle strutture penitenziarie statunitensi soffrano di un disturbo da uso di sostanze diagnosticabile e circa il 95% ricadrà dopo il rilascio. Nelle due settimane successive al rilascio, il rischio di overdose aumenta di oltre 100 volte e le possibilità di morte aumentano di 12 volte.
Paradossalmente, ciò rende le carceri – istituzioni con le disparità razziali più evidenti e palesi – i luoghi con il maggior potenziale per realizzare un cambiamento effettivo. Volkow indica un recente studio NIH come prova che l’inizio del trattamento del disturbo da sostanze durante la detenzione riduce il rischio di violazioni della libertà vigilata e reincarcerazioni e migliora le possibilità di guarigione. Ma solo un detenuto su 13 con problemi di uso di sostanze riceve un trattamento, secondo un’analisi dei dati del Pew.
Alcuni programmi locali hanno iniziato ad affrontare alcuni di questi problemi. A Pittsburgh, la clinica RIvER (Rethinking Incarceration and Empowering Recovery) dell’Allegheny Health Network è stata aperta nel maggio 2021. Il suo obiettivo è ridurre la recidiva tra le persone con dipendenze fornendo assistenza agli ex detenuti immediatamente dopo il loro rilascio dal carcere, indipendentemente dalla loro capacità di pagare. Dall’apertura, gli operatori sanitari della clinica si sono impegnati con centinaia di persone.
New York City è recentemente diventata la prima municipalità del paese a autorizzare i centri di prevenzione dell’overdose in cui le persone con disturbo da uso di sostanze possono usare droghe sotto controllo medico. Due siti, uno a East Harlem e l’altro a Washington Heights, sono stati aperti nel dicembre 2021. Hanno avuto più di 10.000 visite e prevenuto quasi 200 overdose somministrando il farmaco naloxone.
Ci sono anche altri segnali di cambiamento. La California ha firmato una legge che richiede a ogni fornitore di cure nello stato di fornire una “carta dei diritti del cliente” per informare i pazienti di tutti gli aspetti del trattamento raccomandato, tra cui nessun trattamento, rischi del trattamento e risultati attesi. E le autorità federali hanno allentato le normative sul metadone durante la pandemia. Invece delle visite quotidiane di persona, a più pazienti è stato consentito di utilizzare le consultazioni di telemedicina e portare le dosi a casa. I senatori Ed Markey del Massachusetts e Rand Paul del Kentucky hanno presentato un disegno di legge che renderebbe tale modifica permanente. Tra gli altri programmi e iniziative in tutto il paese, questi sono un’indicazione che la politica di trattamento della tossicodipendenza può essere diretta in una direzione più equa e basata sull’evidenza.
(Melba Newsome, Gioncarlo Valentine su Scientific American del 01/12/2022)
l’associazione non percepisce ed è contraria ai finanziamenti pubblici (anche il 5 per mille)
La sua forza economica sono iscrizioni e contributi donati da chi la ritiene utile
DONA ORA

